Ryzyko występowania i metody leczenia recesji dziąsłowych u pacjentów leczonych ortodontycznie
Wpływ korzystnego, ochronnego działania grubego dziąsła skeratynizowanego na stan poziomu przyczepu łącznotkankowego uzasadnia potrzebę chirurgicznego, profilaktycznego pogrubienia dziąsła związanego u pacjentów z cienkim biotypem dziąsła przed rozpoczęciem leczenia ortodontycznego [17].
W przypadku cienkiego biotypu dziąsła i ryzyka, że ruch ortodontyczny zębów spowoduje dehiscencję kości, należy przed leczeniem ortodontycznym wykonać augmentację tkanek miękkich [17, 20]. Należy odroczyć zabiegi chirurgiczne po leczeniu ortodontycznym w przypadku, gdy prognozuje się lepsze warunki do przeprowadzenia takiego zabiegu w wyniku ostatecznego, korzystnego ustawienia zębów [20]. Leczenie chirurgiczne należy odroczyć również wtedy, gdy planowane jest przechylanie zębów lub cofanie ich w stronę wyrostka, gdyż sam ruch ortodontyczny zęba może spowodować zmniejszenie recesji [11, 21]. U dzieci ewentualne chirurgiczne leczenie recesji powinno zostać rozważone po zakończeniu wzrostu dziecka, ponieważ może dojść do samoistnego wyleczenia lub małoinwazyjnego wyleczenia metodami niechirurgicznymi, tj. leczeniem ortodontycznym, kontrolą płytki etc. [11, 21, 22].
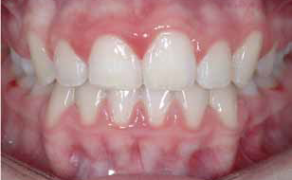
Obecność recesji przed leczeniem stanowi ryzyko ich pogłębienia w trakcie leczenia ortodontycznego [17]. Melsen i Allais zauważyli korelację pomiędzy szerokością dziąsła związanego przed leczeniem a ryzykiem wystąpienia recesji [17]. Inni twierdzą, że szerokość dziąsła związanego nie ma znaczenia, ale jego grubość tak [5]. Yared i wsp. stwierdzili, że recesje powstawały częściej, jeżeli szerokość dziąsła związanego była mniejsza niż 2 mm, a dziąsło brzeżne mało mniej niż 0,5 mm grubości. Taka sytuacja występowała w 93% siekaczy z recesjami. W badaniach stwierdzono, że grubość dziąsła ma większe znaczenie dla ryzyka recesji niż ostateczne wychylenie siekaczy [10]. Autorzy [...]